愛和レディースクリニック・伊丹市・産婦人科
愛和レディースクリニック[伊丹市・産婦人科・婦人科]思春期・更年期相談・漢方相談・不妊相談・子宮がん検診・尿失禁相談・ピル外来・妊婦健診・子宮頸がんワクチンなど女性総合診療クリニック
TEL.072-770-2000, E-mail.info@aiwa-ladies.com
〒664-0027 伊丹市池尻1丁目204-2イズミヤ昆陽店駐車場北出口前
おりものの異常・膣炎・性感染症(sexually transmitted diseases:STD)
 最近おりもの(帯下)の臭いや量・色が気になる、かゆみがあるなど女性特有の症状で悩む方が増加しています。また、性感染症(性行為によって感染する病気)の増加、特にクラミジア感染症・ヘルペス感染症・尖圭コンジローマなど女性の将来の妊娠・出産や不妊に大きく影響をおよぼす病気が急増しているのです。
最近おりもの(帯下)の臭いや量・色が気になる、かゆみがあるなど女性特有の症状で悩む方が増加しています。また、性感染症(性行為によって感染する病気)の増加、特にクラミジア感染症・ヘルペス感染症・尖圭コンジローマなど女性の将来の妊娠・出産や不妊に大きく影響をおよぼす病気が急増しているのです。
性感染症(STD)の増加
クラミジア感染症を代表とする性感染症が急速に広まり、年齢を問わず特に中学生や高校生などでも患者の報告が急増しています。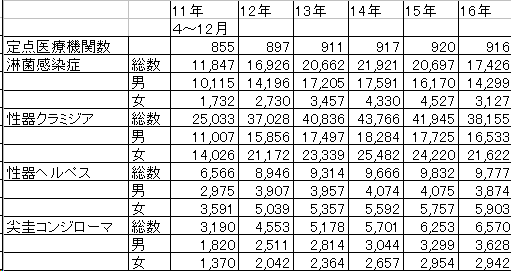
クラミジア感染症などは、皆様の中にもご存知の方が多くおられると思いますが、意外とその病態などについて正確な知識を持っておられる方は少ないと思います。
間違った知識で病状を悪化させてしまったり、不妊や子宮外妊娠の原因になったり、彼との関係を悪化させてしまったり・・・
どうか気になる方はお気軽にご相談にお越しください。
また最近気になるのはヘルペス感染症や尖圭コンジローム。
どちらの病気もその病状によっては、例えば妊娠されておられる場合には分娩方法が変わってくることもあります。
特に性器ヘルペスは日常よくみられる厄介な病気で、初感染で明らかな症状を呈するのは約30%にすぎず、ほとんどが潜伏感染します。そして、そのほとんどの人が再発するといわれています。
性器ヘルペスについては、再発を繰り返す症例には抗ウイルス剤の持続投与による発症抑制療法が脚光を浴びています。
おりもの(帯下)や性感染症については詳しくは女性健康医学講座にて解説しておりますが、どうか気になることがあれば相談やカウンセリングのみでも受け賜っておりますので、お気軽に受診なさってください。
クラミジア感染症
性器クラミジア感染症の原因
性器クラミジア感染症は欧米で最も多い性感染症で、クラミジア・トラコマティスという細菌によるもので、40年前までは、トラコーマといわれる結膜炎の病原体としてよく知られていました。クラミジア感染症は15~24歳の若年層を中心にした性感染症であり、罹患しても無症状のことが多く、感染が広がる傾向にあります。
基本的には、性行為によって感染しすが稀に感染経路が判明しない場合もあります。また、性行為の多様化により、咽頭の検査で陽性に出てくることも多くなってきました。
性器クラミジア感染症の症状
クラミジアに感染した場合、自覚症状は乏しく、女性の場合80%が感染に気づかないといわれています。残りの2割におりものの増加や下腹部痛がみられます。1.子宮頚管炎
一般的には無症状のことが多いのですが、クラミジア頚管炎の患者の1/3は帯下を主訴として来院されます。
2.骨盤内炎症性疾患(骨盤腹膜炎)
骨盤内において癒着を起こしたりし、自覚症状がないままに進行し不妊症や子宮外妊娠の原因となったり、急激な痛みを自覚したりします。
3.肝周囲炎(Fitz-Hugh-Curtis症候群)
炎症が上腹部にまで及んだ場合は激しい腹痛に見舞われ、急性腹症として救急搬送されることが多くあります。
4.流早産・絨毛羊膜炎・新生児感染
流早産や絨毛羊膜炎による前期破水を起こすことがあり、現在では多くの医療機関で妊婦のクラミジア検査が実施されています。もちろん、分娩時には新生児に産道感染し、新生児結膜炎や新生児肺炎などが発症することもあります。
性器クラミジア感染症の診断
★抗原(クラミジアそのものの存在を調べる)通常、今までは子宮頚管を綿棒で擦過して検体を採取していました。しかし、最近では検査法の感度が飛躍的に上がり、子宮頚管擦過検体でなくても、膣分泌物で十分に結果が出せるようになってきました。
また、咽頭からのクラミジア・トラコマティスが検出されることも多くなってきましたので、採取部位においても考慮が必要です。
当クリニックでも、内診などが必要でない方へは、自己採取のキットをお渡しして自宅で採取していただくようになり、検査が実施しやすくなっています。
★血清抗体価
腹腔内に感染があっても、子宮頚管や膣分泌物からでは抗原陽性が検出されないことがあるため、その場合には血液採取により抗クラミジア・トラコマティス抗体の有無を確認します。ただ、抗体検査では、、すでに治療にて治癒していても陽性に出ることもあり、判断が難しい場合がありますので相談していただければと存じます。。
性器クラミジア感染症の治療
日本性感染症学会のガイドライン(2004年版)アジスロマイシン 1,000mgx1 1日間
(ジスロマック)
クラリスロマイシン 200mgx2 7日間
(クラリス、クラリシッド)
ミノサイクリン 100mgx2 7日間
(ミノマイシン)
ドキシサイクリン 100mgx2 7日間
(ビブラマイシン)
レボフロキサン 100mgx2 7日間
(クラビット)
トスフロキサン 150mgx2 7日間
(オゼックス)
3~6は妊婦には投与しないのが原則
アジスロマイシン(ジスロマック)の単回投与がようやく平成16年5月に保険薬として認められましたが、この有用性は服薬の忘れがなく確実に服用できることにあります。
また、アメリカFDA(Food & Drug Administration)の基準ではランクBとされており、妊娠中の女性にも投与可能であり
ます。
しかし、注意しなければいけないのは1回飲めばすぐに治癒したと錯覚してしまうことです。いわゆる治るまでには約1週間かかることを十分に理解してください。また、かなりの頻度で下痢症状が出現します。
淋菌感染症
淋菌感染症の動向
淋菌感染症は、いわゆるエイズショックの影響で1990年から1995年まで減少しましたが、最近では徐々に増加傾向にあります。なかでも問題を深刻化しているのは、耐性菌の蔓延です。多剤耐性菌が出現してきて、使用できる抗菌薬が限られてきています。
クラミジア感染症の場合と同様に、感染部位も多様化しており咽頭や直腸などの感染例も報告されています。
淋菌感染症の症状・診断
淋菌感染症はクラミジア感染症と並んで頻度の高い性感染症です。また、1回の性行為による感染率が30%と高い伝播率を示しています。1.淋菌性子宮頚管炎
淋菌感染症は一般的には無症状のことが多いのですが、典型例では膿性の分泌物が認められます。また悪臭のある膣分泌物も認められる場合があります。
膣の入り口付近にあるバルトリン腺に感染してバルトリン腺膿瘍を形成して、同部の腫脹や疼痛を呈することがあります。
2.骨盤内炎症性疾患(骨盤腹膜炎)
淋菌感染が進行してゆくと子宮附属器炎や骨盤腹膜炎になり、下腹部痛や発熱の原因になります。
3.淋菌性咽頭炎
性行為の多様化の影響で、淋菌が咽頭から検出されることもあります。この場合も自覚症状に乏しいのでわかりにくいのです。
淋菌感染症の診断には、感染したと思われる場所からの検体採取によります。培養する方法と拡散検出法や核酸増幅法と呼ばれる非培養法がありますが、検出感度が思ったほど高くないのが実情です。
淋菌感染症の治療
今までは、ペニシリン、ニューキノロンなどの抗生物質が有効でしたが、耐性菌の出現で使用できる抗生物質が限られてきています。現在有効な薬剤は、
セフトリアキソン(CTRX)・・・ロセフィン(単回静脈注射が推奨されています)
セフォジジム(CDZM)・・・ノイセフ・ケニセフ
スペクチニマイシン(SPCM)・・・トロビシン
であり、これらを用いた治療が行われます。
性器カンジダ症
性器カンジダ症の実態
性器カンジダ症は酵母様真菌であるカンジダ属によって起こる性器の炎症性疾患です。膣炎に外陰炎を合併することが多く、抗生物質やステロイド薬の投与中や妊娠・免疫力低下など宿主の抵抗力が低下した際に発症することが多いのです。男女の生殖器の形態的な違いも影響して、男性ではきわめて少なく、女性では日ごろ頻繁に遭遇する疾患です。
性成熟期の非妊婦で約15%、妊婦で約30%がカンジダを保有していると言われています。
性器カンジダ症の症状・診断
★症状女性の場合、膣内でのカンジダ属の増殖により症状が出現してきます。
自覚症状としては
・膣や外陰の掻痒感
・白色の帯下の増量
・外陰部の灼熱感
他覚症状では
・膣粘膜や外陰部の発赤
・酒粕様、ヨーグルト状の白色帯下
などがあげられます。
★診断
診断は自覚症状・他覚症状より総合的に判断されることが多いのですが、膣分泌物の顕微鏡での検査ならびに簡易培地
よる培養法により確定診断の補助とします。
性器カンジダ症の治療
一般的な注意としては、局所の清潔を保つ、刺激性の石鹸などの使用を控える、通気性のよい下着を着用する、急性期における性行為の自粛などを指導をしながら、膣錠や軟膏、クリームで治療してゆきます。もちろん、パートナーの治療も同時に行います。
そうしなければピンポン感染といって、お互いに病気をうつし合いなかなか治癒しない状態になるからです。治療期間中はコンドームなどを使用して性行為をするようにします。
膣錠には数種類ありますが、ごく稀に膣錠に含まれた成分が炎症を起こした膣粘膜に作用して灼熱感や痛みを自覚することもあります。
もし、そのようなことがありましたら、使用を中止して主治医に相談をしてください。薬剤の変更などで十分に対処可能の場合がほとんどです。
ヘルペス感染症
性器ヘルペスとは
性器ヘルペスは、単純ヘルペスウイルス(herpes simplex virus:HSV)1型または2型の感染によって起こる性感染症です。性器ヘルペスは女性において性器クラミジア感染症についで多い疾患で、臨床上重要な疾患です。
初発型と再発型に分類され、初発型ではHSV-1が、再発型ではHSV-2が多く検出されています。
潜伏期は2~10日くらいで、HSVが皮膚や粘膜に接触感染し感染が成立すると、水疱や潰瘍を形成してゆきますが、初感染の場合には、多くは無症状(不顕性感染)で推移してゆきます。
HSVは神経向性が強く、初感染したウイルスは末梢神経から脊髄に近い神経節という場所に潜伏感染をします。
発熱・免疫力の低下・担癌など種々の刺激でHSVが活性化されると、ウイルスが神経支配領域に達して病変を形成します。
性器ヘルペスの症状
1.初発型感染の機会があってから3~7日くらいで外陰部痛や掻痒感などの前駆症状が出現します。皮膚や粘膜に病変が出現します。主に潰瘍が主体ですが特に外陰部には左右対称に浅い潰瘍が形成され、ときに小水疱も形成されます。ソケイ部リンパ節が腫脹したり、高熱(38~39度)を伴うことが多くあります。
また、排尿時に痛みを伴うことが多く、排尿困難となり稀に症状が緩和しても排尿困難が持続してしまうこともあります。
2.再発型
初感染と比べると症状は軽く、潰瘍や痛みもさほど長くは続きません。再発の誘因は、月経・疲労・紫外線・性交刺激・飲酒など様々です。
性器ヘルペスの診断
★臨床症状外陰部に発赤や水疱・浅い潰瘍などの形成が特徴的です。ソケイ部リンパ節の腫脹や発熱も合併していることが多くあります。
★検査
細胞診・・・病変部位からの擦過細胞を採取し顕微鏡にて特徴的な細胞核内封入体もしくは多核巨細胞を認める。
抗原検出・・・抗HSVモノクローナル抗体を蛍光標識して、擦過細胞と反応させることによりHSV抗原を検出する方法です。
HSV-DNA検出法・・・HSV感染細胞を制限酵素を用いて切断して、その切断パターンで判定する方法です。
血清抗体価測定・・・補体結合反応・中和抗体測定法・酵素免疫測定法などの測定方法がありますが、初感染か否かくらいの判断的価値しかないために、初感染や除外診断には有効ですが、確定診断するには不正確ですので判断が難しいのです.
性器ヘルペスの治療
HSV感染症の治療薬は以前からアシクロビル(ゾビラックス)が使われていましたが、1日に5回内服するということから、最近ではバラシクロビル(バルトレックス)が保険適用になり1日2回の内服で十分な治療効果が期待できるようになりました.
アシクロビル 200mgx5 5日間
(ゾビラックス)
バラシクロビル 500mgx2 5日間
(バルトレックス)
アシクロビル 1日数回 5~10日間塗布
(ゾビラックス)
3%ビダラビン 1日数回 5~10日間塗布
(アラセナ-A)
尖圭コンジローマ
尖圭コンジローマとは
尖圭コンジローマは、尖形コンジローマとも呼ばれヒトパピローマウイルス(human papilloma virus : HPV)のなかで主に6型や11型が感染して発症する病気です。外陰部や肛門部などの皮膚粘膜移行部に、イボのような疣贅を形成する性感染症の一つです。
好発年齢は、10代後半から30代前半で最近ではハイティーンでの増加も見られます。
尖圭コンジローマの原因となるウイルスは主にHPV6型、11型といわれています。
感染経路は主に性行為などの接触感染であり、潜伏期間は人によってさまざまで3~6週間から数年で平均すると約3ヶ月くらいと言われています。ですから、感染時期の特定はしにくいのが現状です。
尖圭コンジローマの症状
外陰部や膣壁、肛門部などに多発する乳頭状の腫瘤を形成します。症状は腫瘤感と軽度の掻痒感くらいで、膣壁などの部位では自覚症状に乏しいこともあります。
妊娠に合併することも多くなってきており、特に妊娠中に発生する尖圭コンジローマは増殖傾向が強く、病変が広範囲になることや膣内や子宮膣部などに大きなな乳頭状腫瘤を形成することがあります。
尖圭コンジローマの診断
★視診外陰部や膣壁、肛門部などに乳頭状の隆起性腫瘤を認めます。典型的なものは容易に診断が可能ですが、初期病変など
は診断が難しい場合もあります。
また、子宮頚部の病変ではコルポスコピーと呼ばれる拡大鏡での所見で、酢酸処理した際の白色を呈するも異型血管などの所見がないことなどから悪性病変との鑑別をする場合もあります。
★検査
尖圭コンジローマの原因ウイルスは主にHPV6型、11型ですので、最近ではHPV-DNAの検出を行うこともあります。
尖圭コンジローマの治療
★手術療法・外科的切除・・・・・メスなどで切除します
・冷凍療法・・・・・・液体窒素などで凍らせて切除します
・電気焼灼・・・・・・電気メスにて切除します
・レーザー蒸散・・・・レーザー光線にて焼ききる
★尖圭コンジローマ治療薬(ベセルナクリーム)の塗布
主成分が「イミキモド」といい、 尖圭コンジローマの原因となっているウイルスの増殖を抑制し、また、免疫能を高めウイルスに感染した細胞を障害する作用をもっています。
通常、尖圭コンジローマ(外性器または肛門周囲に限る)の治療に使用されます。
★制癌剤の塗布
ブレオマイシン軟膏、5-FU軟膏などを塗布しますが、日本では保険適応されたいる尖圭コンジローマの薬剤はなく、保険適応外つまり自費で使用されています。
適量を、1日1回、週3回、就寝前に患部に塗布します。起床時に石鹸を用いて薬剤を洗い流すようにします。使用期間は原則的に16週間とされています。
ただ、塗布部に潰瘍・びらん・紅斑・表皮剥離などの症状がでたりすることがあるので注意が必要です。
妊婦への投与は「有益性投与」となっていますが、動物実験では胎児体重減少傾向が認められたとの報告もあり、お薦めはしませんので、外科的切除が適応になります。
尖圭コンジローマ合併妊婦の管理
尖圭コンジローマには母子感染も推定されており、頻度は0.1~30%といわれています。産道感染した結果新生児の外陰部に尖圭コンジローマが発症したり、小児喉頭乳頭腫を起こすこともあります。
分娩様式では、産道に病変がある場合には帝王切開が望ましいといわれています。